มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin เป็นมะเร็งของระบบน้ำเหลืองซึ่งการรักษาเช่นเดียวกับมะเร็งอื่น ๆ ขึ้นอยู่กับระยะของการพัฒนาและรูปแบบของโรค นอกจากนี้ยังใช้การรักษาที่แตกต่างกันสำหรับเด็กและผู้ใหญ่ ตรวจสอบวิธีการวินิจฉัยและรักษามะเร็งต่อมน้ำเหลืองชนิด non-Hodgkin และการพยากรณ์โรคคืออะไร
สารบัญ
- มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin - สาเหตุ
- มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin - ประเภท
- มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin - อาการ
- มะเร็งต่อมน้ำเหลืองที่ไม่ใช่ Hodgkin - การวินิจฉัย
- มะเร็งต่อมน้ำเหลืองที่ไม่ใช่ฮอดจ์กิน - การรักษา
- Non-Hodgkin's lymphomas - ผลข้างเคียง
- มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin - การพยากรณ์โรค
Non-Hodgkin lymphomas (NHL) หรือ lymphoproliferative neoplasms เป็นกลุ่มเนื้องอกมะเร็งของระบบน้ำเหลือง (น้ำเหลือง) นั่นคือระบบที่มีหน้าที่หลักในการปกป้องร่างกายจากการติดเชื้อและโรคต่างๆ
เนื้องอกเหล่านี้เกิดขึ้นจากลิมโฟไซต์ที่ผิดปกติเซลล์ที่มีหน้าที่ในการป้องกันของร่างกายเพิ่มจำนวนขึ้นโดยไม่มีการควบคุม
ในโปแลนด์มีผู้ป่วยมะเร็งต่อมน้ำเหลืองรายใหม่ประมาณ 8,000 รายได้รับการวินิจฉัยทุกปีและมีจำนวนเพิ่มขึ้นอย่างต่อเนื่อง
ทั่วโลกกว่า 1 ล้านคนต้องทนทุกข์ทรมานจากมะเร็งต่อมน้ำเหลืองชนิดที่ไม่ใช่ฮอดจ์กินหนึ่งในหลายสิบชนิดและ 200,000 คน ตายเพราะเขา น่าเสียดายที่ทุกอย่างบ่งชี้ว่าตัวเลขนี้จะยิ่งใหญ่กว่าเดิม
ทั้งหมดเป็นเพราะ - ตามข้อมูลขององค์การอนามัยโลก (WHO) - จำนวนผู้ป่วยโรคมะเร็งในระบบน้ำเหลืองเพิ่มขึ้น 4-5 เปอร์เซ็นต์ทุกปี
ในโปแลนด์มะเร็งต่อมน้ำเหลืองที่ไม่ใช่ Hodgkin อยู่ในอันดับที่ 6 ของมะเร็ง (ในแง่ของความถี่ของการเกิด) ส่วนใหญ่มักส่งผลกระทบต่อผู้ที่มีอายุระหว่าง 20 ถึง 30 ปีและผู้ที่มีอายุ 60-70 ปี
มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin - สาเหตุ
สาระสำคัญของโรคคือการเจริญเติบโตที่ผิดปกติของเซลล์ในระบบน้ำเหลือง ลิมโฟไซต์ที่ผิดปกติเริ่มก่อตัวจากเซลล์เม็ดเลือดและแบ่งตัวต่อไป
หลังจากผ่านไประยะหนึ่งส่วนเกินจะนำไปสู่การก่อตัวของเนื้องอกในต่อมน้ำเหลืองเนื่องจากเป็นจุดที่กระบวนการนี้เกิดขึ้นบ่อยที่สุด
อย่างไรก็ตามบางครั้งเซลล์มะเร็งอาจผ่านต่อมน้ำเหลืองหรือกระแสเลือดไปยังอวัยวะอื่น ๆ (เช่นม้ามไขกระดูกตับและปอด) ที่บริเวณใหม่เซลล์มะเร็งต่อมน้ำเหลืองยังคงแบ่งตัวและเกิดเนื้องอกใหม่
ในกรณีส่วนใหญ่ไม่ทราบสาเหตุ เป็นที่รู้จักกันมากขึ้นเกี่ยวกับปัจจัยเสี่ยงในการพัฒนาต่อมน้ำเหลืองที่ไม่ใช่ Hodgkin ซึ่ง ได้แก่ :
- ระบบภูมิคุ้มกันอ่อนแอ - รวมถึง ผู้ที่ได้รับยากดภูมิคุ้มกัน (เช่นหลังการปลูกถ่าย) ผู้ติดเชื้อเอชไอวีที่มีภูมิคุ้มกันบกพร่อง แต่กำเนิด
- โรคแพ้ภูมิตัวเองรวมถึง โรคข้ออักเสบรูมาตอยด์โรคฮาชิโมโตะ
- การรักษาต้านมะเร็งก่อนหน้านี้ - ก่อนการฉายแสงหรือเคมีบำบัด
- ไวรัสแบคทีเรียปรสิตบางชนิดเช่นไวรัสตับอักเสบซี (HCV) แบคทีเรียเฮลิโคแบคเตอร์ไพโลไร (เพิ่มความเสี่ยงต่อการเป็นมะเร็งต่อมน้ำเหลือง MALT ในกระเพาะอาหาร), ไวรัส Epstein-Barr (EBV), T-lymphocytotropic retrovirus ของมนุษย์เช่น HTLV-1 (เพิ่มความเสี่ยงต่อการเป็นมะเร็งต่อมน้ำเหลือง ATL), Plasmodium protozoan (Burkitt's lymphoma พบได้บ่อยในแอฟริกา ในคนที่เป็นไข้มาลาเรียซึ่งเกิดจากพยาธินี้)
- สารประกอบทางเคมีโดยเฉพาะสารกำจัดวัชพืชยาฆ่าแมลงอนุพันธ์ของไฮโดรคาร์บอนอะโรมาติกตัวทำละลายฝุ่นไม้และฝ้าย ดังนั้นคนงานในอุตสาหกรรมเคมียางไม้และแปรรูปอาหารจึงเสี่ยงต่อโรคมะเร็งมากขึ้น
- การปรากฏตัวของโรคในครอบครัว (อย่างไรก็ตามความเสี่ยงของการป่วยในกรณีนี้มีน้อย)
มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin - ประเภท
มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin แบ่งออกเป็นชนิดลุกลามและเรื้อรัง อาการหลังพัฒนาช้าและไม่ต้องการการรักษาเป็นเวลานาน แต่มักจะไม่หายถาวร ในทางกลับกันมะเร็งในระบบน้ำเหลืองในรูปแบบลุกลามจะพัฒนาเร็วขึ้นมากและต้องได้รับการรักษาทันที โชคดีที่มีวิธีการรักษาในกรณีนี้
มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin ที่ได้รับการวินิจฉัยโดยทั่วไปคือมะเร็งต่อมน้ำเหลือง B-cell ขนาดเล็กซึ่งมักอยู่ในรูปแบบของมะเร็งเม็ดเลือดขาวชนิด lymphocytic แบบเรื้อรัง (CLL สำหรับระยะสั้นหรือโดยทั่วไปคือ CLL)
มันคือ 25 เปอร์เซ็นต์ ของมะเร็งเม็ดเลือดขาวทั้งหมดมีประมาณ 70 เปอร์เซ็นต์ leukemias lymphoid และ 7 เปอร์เซ็นต์ lymphomas ทั้งหมด
มีการติดตามมะเร็งต่อมน้ำเหลือง B-cell ขนาดใหญ่ (DLBCL), multiple myeloma และ follicular lymphoma
พันธุ์ที่พบน้อย ได้แก่ :
- มะเร็งต่อมน้ำเหลืองนอกเขตขอบนอก - MALT
- เซลล์มะเร็งต่อมน้ำเหลือง
- Burkitt มะเร็งต่อมน้ำเหลือง
- มะเร็งต่อมน้ำเหลือง B-cell ขนาดใหญ่ของ mediastinum
- มะเร็งต่อมน้ำเหลืองบริเวณขอบ
- มะเร็งต่อมน้ำเหลืองจากเซลล์ B ขนาดเล็ก
- มะเร็งต่อมน้ำเหลือง lymphoplasmocytic (macroglobulinemia ของ Waldenstrom)
- มะเร็งต่อมน้ำเหลืองทีเซลล์ส่วนปลาย
- มะเร็งต่อมน้ำเหลืองที่ผิวหนัง (รวมถึงเชื้อรา mycosis และSézar's syndrome)
- อะนาพลาสติกจาก T เซลล์ขนาดใหญ่
- lymphoblastic lymphomas (ส่วนใหญ่เป็น T-cell แต่สามารถเป็น B-cell ได้เช่นกัน)
มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin - อาการ
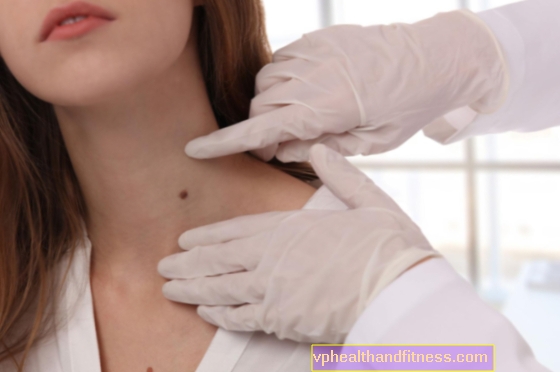
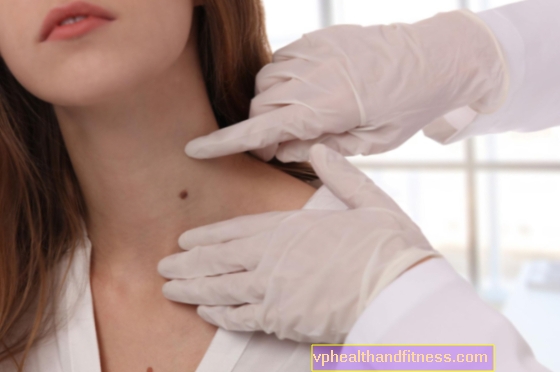
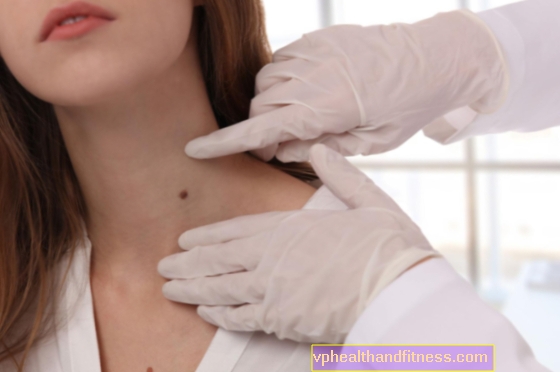
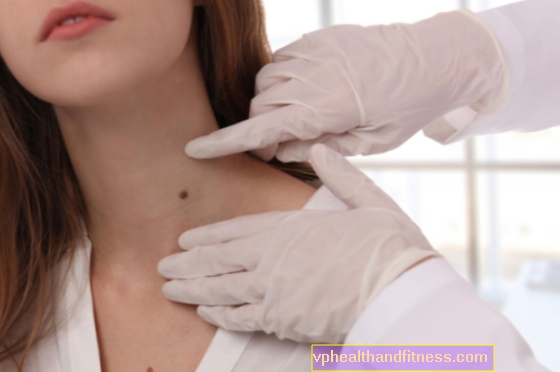
ส่วนใหญ่อาการแรกของมะเร็งต่อมน้ำเหลืองชนิดที่ไม่ใช่ Hodgkin คืออาการบวมที่ไม่เจ็บปวดในบริเวณใดส่วนหนึ่งของร่างกายเช่นคอรักแร้หรือขาหนีบ
Lymphomas ส่วนใหญ่มักอยู่ในต่อมน้ำเหลือง อย่างไรก็ตามในบางกรณีโรคนี้สามารถเริ่มพัฒนานอกต่อมน้ำเหลืองซึ่งส่วนใหญ่มักเกิดในอวัยวะอื่น ๆ ของระบบน้ำเหลืองเช่นม้ามต่อมทอนซิลไขกระดูกและเลือดแม้ว่าจะอยู่ในสถานที่ที่พบได้น้อยกว่าเช่นกระเพาะอาหารเต้านมหัวใจและแม้แต่จมูก
อย่างไรก็ตามควรจำไว้ว่าต่อมน้ำเหลืองที่โตมักเกิดจากการติดเชื้อธรรมดามากกว่ามะเร็งต่อมน้ำเหลือง
บางคนมีอาการเพิ่มเติมที่เกี่ยวข้องกับตำแหน่งของมะเร็งต่อมน้ำเหลือง:
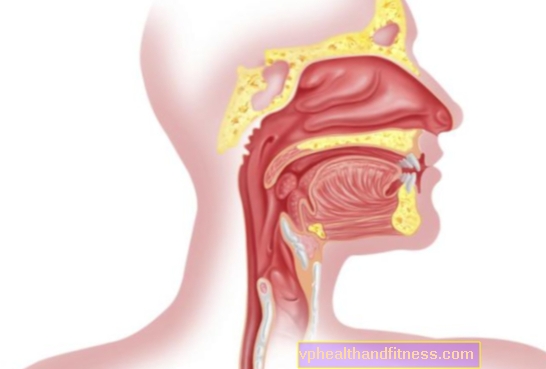
- อาการคัดจมูกร่วมกับการสูญเสียการได้ยินปัญหาการหายใจอาการน้ำมูกไหล (ถ้ามะเร็งพัฒนาขึ้นในช่องจมูก)
- ไอกลืนลำบากหรือหายใจถี่ (แนะนำว่ามะเร็งต่อมน้ำเหลืองอยู่ที่หน้าอก)
- อาหารไม่ย่อยปวดท้องและน้ำหนักลด (มะเร็งต่อมน้ำเหลืองอาจพัฒนาในกระเพาะอาหารหรือลำไส้)
- ฟกช้ำหรือมีเลือดออกโดยมีความต้านทานต่อการติดเชื้อลดลง (มะเร็งต่อมน้ำเหลืองอาจพัฒนาในไขกระดูกซึ่งสร้างเซลล์เม็ดเลือดด้วยเหตุนี้ระดับเม็ดเลือดในร่างกายอาจลดลง)
นอกจากนี้อาการทั่วไปอาจปรากฏขึ้นเช่น:
หากอาการเหล่านี้ยังคงมีอยู่แม้จะได้รับการรักษาและยังคงมีอยู่นานกว่า 2-3 สัปดาห์ควรปรึกษาผู้เชี่ยวชาญด้านเนื้องอกวิทยา
- ไข้หรือไข้ระดับต่ำปรากฏในช่วงเวลาต่างๆของวัน (ปรากฏและหายไปโดยไม่มีเหตุผลชัดเจน)
- จู้จี้เหงื่อออกตอนกลางคืน
- ลดน้ำหนัก
- ความเหนื่อยล้า
- อาการคันถาวรของผิวหนัง
บางครั้งผู้ป่วยไม่มีอาการทั่วไปและรู้สึกสบายดี
สำคัญในช่วงที่เป็นหวัดไข้หวัดใหญ่หรือการติดเชื้ออื่น ๆ ต่อมน้ำเหลืองในคอหรือขากรรไกรจะเห็นได้ชัดและอาจเจ็บ
ต่อมน้ำเหลืองที่เจ็บปวดและโตโดยเฉพาะอย่างยิ่งเมื่อมีอาการไอน้ำมูกไหลหรือมีไข้มักไม่เกี่ยวข้องกับมะเร็งและเป็นหลักฐานของการต่อสู้กับการติดเชื้อของร่างกาย
ต่อมน้ำเหลืองยังขยายขนาดเพื่อตอบสนองต่อการอักเสบในท้องถิ่น
ต่อมน้ำเหลืองเป็นสาเหตุของความกังวล:
- ไม่เจ็บปวด (แม้ว่าในผู้ป่วยบางรายจะมีอาการปวดต่อมน้ำเหลืองหลังจากดื่มแอลกอฮอล์)
- มีเส้นผ่านศูนย์กลางมากกว่า 2 ซม
- ยาก
- รู้สึกในส่วนใดส่วนหนึ่งของร่างกาย
- เติบโตช้า (ยกเว้น Burkitt และมะเร็งต่อมน้ำเหลืองขนาดใหญ่แบบกระจาย - ในกรณีเหล่านี้จะเติบโตอย่างรวดเร็ว)
- เติบโตรวมกันเป็นกลุ่ม
- โดยที่ผิวหนังยังคงไม่เปลี่ยนแปลง (ไม่เป็นสีแดงหรืออบอุ่นตามปกติในกรณีที่มีการติดเชื้อ)
นอกจากนี้การปรากฏตัวของเนื้องอกในบริเวณที่มีโหนกพิเศษน่าจะเป็นสาเหตุของความกังวล
จากนั้นขอแนะนำให้ไปพบแพทย์โดยเร็วที่สุด
มะเร็งต่อมน้ำเหลืองที่ไม่ใช่ Hodgkin - การวินิจฉัย
หากสงสัยว่าเป็นมะเร็งต่อมน้ำเหลืองชนิด non-Hodgkin การทดสอบวินิจฉัยขั้นพื้นฐานและเด็ดขาดคือการตรวจชิ้นเนื้อซึ่งในกรณีนี้ประกอบด้วยการตรวจต่อมน้ำเหลืองที่ขยายใหญ่ทั้งหมด (ต่อมน้ำเหลืองส่วนใหญ่เริ่มพัฒนาในสถานที่แห่งนี้) เพื่อส่งไปตรวจทางจุลพยาธิวิทยา
ขั้นตอนนี้ดำเนินการภายใต้การระงับความรู้สึกเฉพาะที่หรือทั่วไป ระยะเวลารอผลการตรวจชิ้นเนื้อประมาณ 2 สัปดาห์
หากการทดสอบแสดงว่าเป็นมะเร็งต่อมน้ำเหลืองแพทย์ของคุณจะทำการทดสอบเพิ่มเติมเพื่อดูว่าโรคแพร่กระจายไปยังส่วนอื่น ๆ ของร่างกายหรือไม่ นอกจากนี้ยังจะช่วยในการกำหนดระยะของการพัฒนาของโรคซึ่งแพทย์จะสามารถวางแผนวิธีการรักษาที่มีประสิทธิภาพ:
- การตรวจเลือด
- เอกซเรย์คอมพิวเตอร์
- การถ่ายภาพด้วยคลื่นสนามแม่เหล็ก - การทดสอบบางครั้งใช้เพื่อวินิจฉัยมะเร็งต่อมน้ำเหลืองที่ศีรษะคอกระดูกและสมองเนื่องจากให้ภาพที่ละเอียดกว่าการตรวจเอกซเรย์
- การถ่ายภาพ PET / CT - การรวมกันของเอกซเรย์คอมพิวเตอร์และการตรวจเอกซเรย์ปล่อยโพซิตรอน - การทดสอบนี้ใช้ในการวินิจฉัยมะเร็งต่อมน้ำเหลืองบางชนิด
- การเก็บตัวอย่างไขกระดูก - ช่วยให้คุณทราบว่ามีเซลล์มะเร็งต่อมน้ำเหลืองในไขกระดูก มักเก็บตัวอย่างไขกระดูกจากกระดูกสะโพก
มะเร็งต่อมน้ำเหลืองที่ไม่ใช่ฮอดจ์กิน - การรักษา
- ไม่รุนแรงในช่วงแรกของการพัฒนา
ที่นิยมใช้คือการฉายแสงไปยังต่อมน้ำเหลืองที่ได้รับผลกระทบ การรักษามักจะได้ผล ในกรณีที่อาการกำเริบสามารถให้เคมีบำบัดเพื่อควบคุมโรคได้เป็นปี
- ไม่รุนแรงในขั้นตอนขั้นสูงของการพัฒนา
ให้ยาเคมีบำบัดหรือเคมีบำบัดร่วมกับโมโนโคลนอลแอนติบอดี จากนั้นมะเร็งต่อมน้ำเหลืองมักจะหดตัวและอาการจะหายไป
ผู้ป่วยขึ้นอยู่กับชนิดของมะเร็งต่อมน้ำเหลืองความอดทนและผลการรักษาอาจต้องใช้หลักสูตรการรักษา 3 ถึง 12 หลักสูตรโดยใช้เคมีบำบัดหนึ่งหลักสูตรตามด้วยระยะเวลาพัก 2-4 สัปดาห์ของร่างกาย
ในหนึ่งในสามคนมะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin ที่ไม่เป็นพิษเป็นภัยจะลุกลาม
จากนั้นการรักษาด้วยโมโนโคลนอลแอนติบอดีจะดำเนินต่อไป (เรียกว่าการบำบัดด้วยการบำรุงรักษา) โมโนโคลนอลแอนติบอดีเมื่อได้รับการฉีดเข้าเส้นเลือดดำจะจับกับ B lymphocytes รวมทั้งเซลล์มะเร็งต่อมน้ำเหลืองและทำลายพวกมัน
หลังจากนั้นไม่กี่ปีมะเร็งต่อมน้ำเหลืองอาจกลับมา จากนั้นใช้การรักษาอีกครั้งจนกว่าอาการจะหายไป ด้วยวิธีนี้มะเร็งจึงอยู่ภายใต้การควบคุมแม้จะเป็นเวลาหลายสิบปีในขณะที่รักษาคุณภาพชีวิตที่ดี
- มะเร็งต่อมน้ำเหลืองชนิด non-Hodgkin ที่ก้าวร้าว
ทางเลือกในการรักษาที่พบบ่อยที่สุดคือเคมีบำบัด (มักใช้ร่วมกับโมโนโคลนอลแอนติบอดี)
หลังจากทำเคมีบำบัดเสร็จแล้วสามารถใช้การฉายรังสีได้โดยเฉพาะอย่างยิ่งหากมะเร็งอยู่ในบริเวณใดส่วนหนึ่งของร่างกายหรือหากต่อมน้ำเหลืองขยายตัวอย่างรุนแรงก่อนให้เคมีบำบัด
การบำบัดที่เข้มข้นมากขึ้นอาจรวมถึงการให้เคมีบำบัดในปริมาณสูงร่วมกับการปลูกถ่ายเซลล์ต้นกำเนิด
การปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือดหรือไขกระดูกของตัวเองเพื่อเร่งการฟื้นตัวของระบบเม็ดเลือดหลังการทำเคมีบำบัดหรือการฉายแสงในปริมาณที่สูงกว่าปกติ
การบำบัดนี้มักใช้ในเด็กที่มะเร็งต่อมน้ำเหลืองมักลุกลาม ในกรณีของเด็กอาจจำเป็นต้องได้รับการฉายแสงเพิ่มเติม
สำคัญมะเร็งต่อมน้ำเหลืองที่อ่อนโยนมักเกิดขึ้นอย่างช้าๆดังนั้นจึงไม่จำเป็นต้องเริ่มการรักษาทันทีหลังการวินิจฉัย จากนั้นการสังเกตอย่างกระตือรือร้นก็เพียงพอแล้วนั่นคือการตรวจสุขภาพเป็นประจำกับแพทย์
อย่างไรก็ตามในกรณีของรูปแบบที่ลุกลามการรักษาจะเริ่มทันทีหลังจากการวินิจฉัยโรคมะเร็ง
การรักษาอื่น ๆ :
หากมะเร็งแพร่กระจายไปยังสมองแพทย์ของคุณอาจสั่งให้ใช้ cytostatics เข้าไปในน้ำไขสันหลังโดยตรงหรือเข้าไปในเนื้องอกในสมอง
เดิมเรียกว่า lymphomas สามารถผ่าตัดเอาเซลล์ส่วนเกินที่พัฒนานอกต่อมน้ำเหลือง (ส่วนใหญ่มักพบในต่อมทอนซิลเพดานปากกระเพาะอาหารลำไส้สมองอัณฑะรังไข่ผิวหนังและกระดูก) สามารถผ่าตัดเอาออกได้
บางครั้งมีการใช้ยาปฏิชีวนะในการรักษามะเร็งต่อมน้ำเหลืองชนิดอ่อนโยนเช่นในการรักษามะเร็งต่อมน้ำเหลือง MALT
Non-Hodgkin's lymphomas - ผลข้างเคียง
ทันทีที่ได้รับเคมีบำบัดร่างกายจะอ่อนแอต่อการติดเชื้อทุกชนิดโดยเฉพาะ สิ่งเหล่านี้เป็นอันตรายมากดังนั้นอาการของการติดเชื้อใด ๆ ที่เกิดขึ้นหลังจากได้รับเคมีบำบัด (น้ำมูกไหลไอเจ็บคอ) ต้องได้รับการปรึกษาจากแพทย์ นอกจากภูมิคุ้มกันของร่างกายจะลดลงแล้วอาการต่อไปนี้อาจเกิดขึ้นพร้อมกับระดับความรุนแรงและความถี่ที่แตกต่างกัน: คลื่นไส้อาเจียนเบื่ออาหารอ่อนเพลียผมร่วงท้องเสียและท้องผูก
ผลข้างเคียงจากการฉายรังสีมักมีความรุนแรงน้อยกว่าและมัก จำกัด เฉพาะบริเวณที่ทำการฉายรังสี
มะเร็งต่อมน้ำเหลืองชนิด Non-Hodgkin - การพยากรณ์โรค
ในกรณีของมะเร็งต่อมน้ำเหลืองระดับต่ำ (ต่ำ) การอยู่รอดโดยไม่ได้รับการรักษาคือหลายปีถึงหลายปี
ที่มา:
- สถาบันโลหิตวิทยาและการเปลี่ยนถ่าย . มีจำหน่ายทางอินเทอร์เน็ต: http://www.ihit.waw.pl/leczenie-chloniakow-nieziarniczych.html
- "มะเร็งต่อมน้ำเหลือง - ฉันต้องการทราบข้อมูลเพิ่มเติม" - คู่มือที่จัดทำโดยสมาคมเพื่อการสนับสนุนผู้ป่วยมะเร็งต่อมน้ำเหลือง "Sowie Oczy"







---kalorie-wartoci-odywcze.jpg)